Terapia de alta velocidad en cuidados intensivos
Una forma más cómoda de rehabilitación.
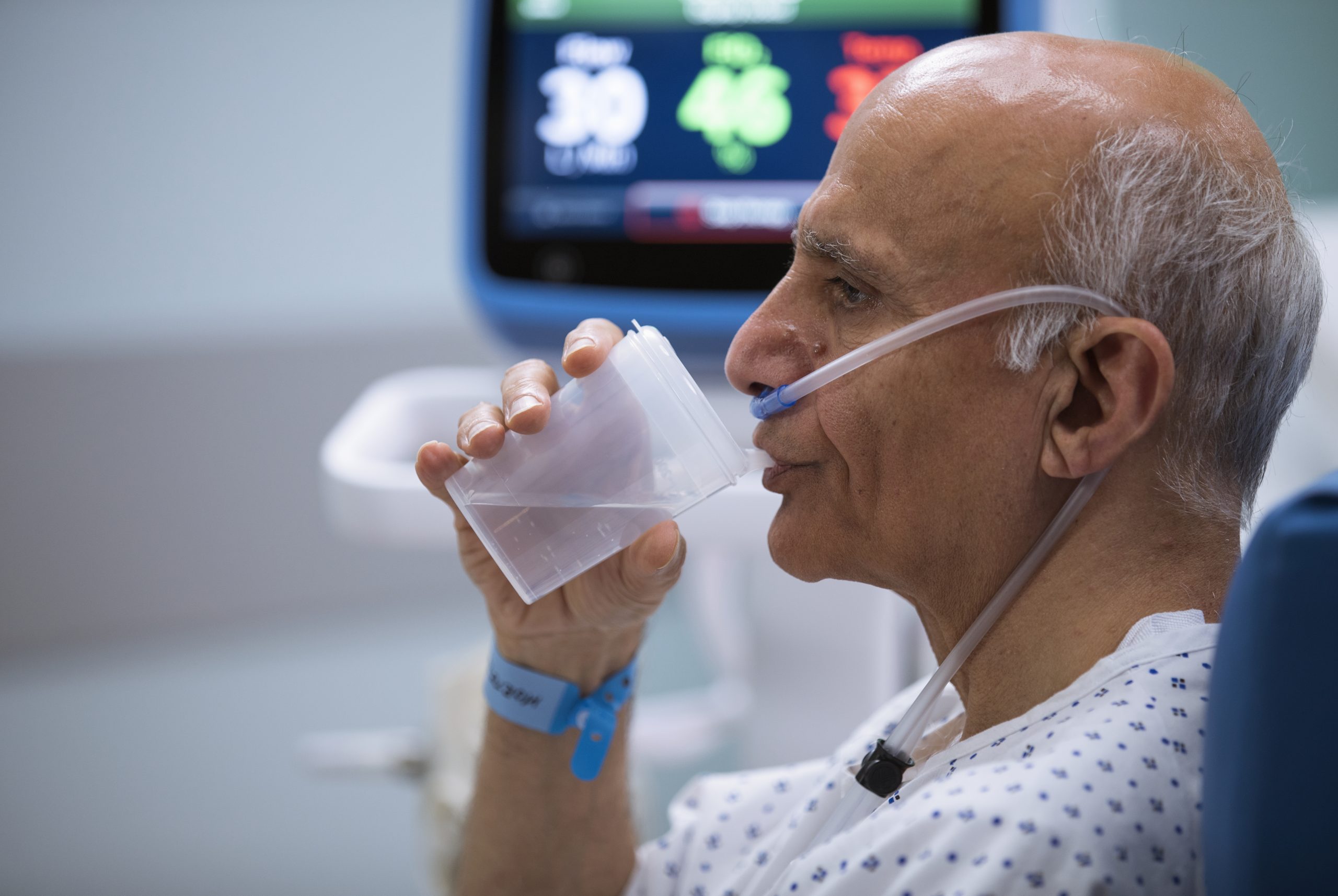
Nunca comprometa la comodidad en busca de la eficiencia
Con Mask-Free NIV®, puede ofrecer a los pacientes con dificultad respiratoria una alternativa atractiva a la ventilación con presión positiva no invasiva (NiPPV).
La terapia de alta velocidad Vapotherm ofrece el apoyo de ventilación y oxigenación que necesitan los pacientes con dificultad respiratoria, con la comodidad y simplicidad de nuestra interfaz de cánula nasal suave ProSoft ™.
Los pacientes pueden comer, beber, hablar y tomar medicamentos orales o en aerosol sin pausar la terapia.
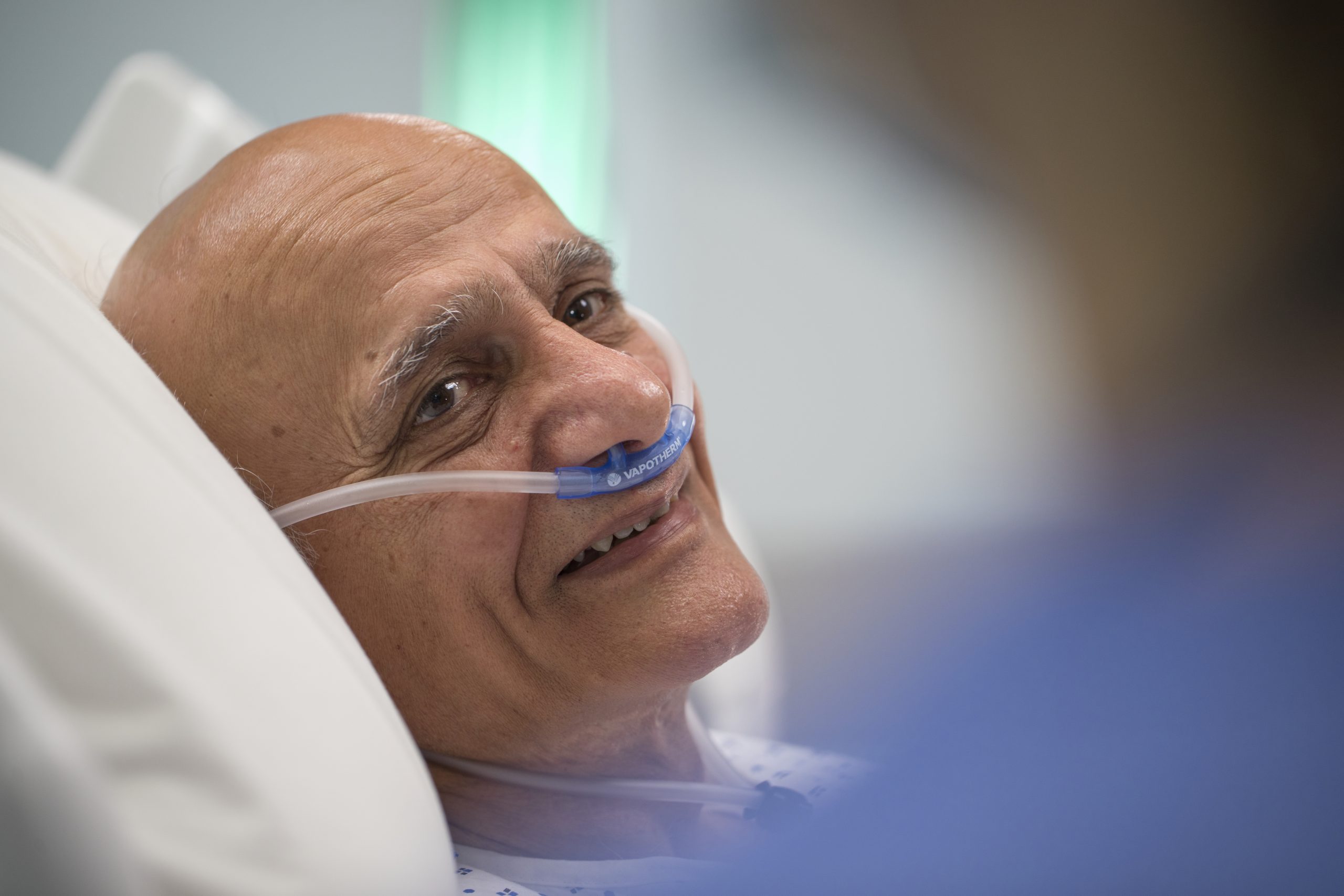
Duración de la estadía en la UCI
La terapia de alta velocidad Vapotherm podría ofrecerle opciones de disposición que podrían ayudar a ahorrar camas de UCI para los pacientes que realmente las necesitan.
En un análisis de subgrupos, los pacientes con EPOC que recibieron la terapia de alta velocidad Vapotherm pasaron menos tiempo en la UCI en comparación con los pacientes con EPOC que recibieron NiPPV. [1]
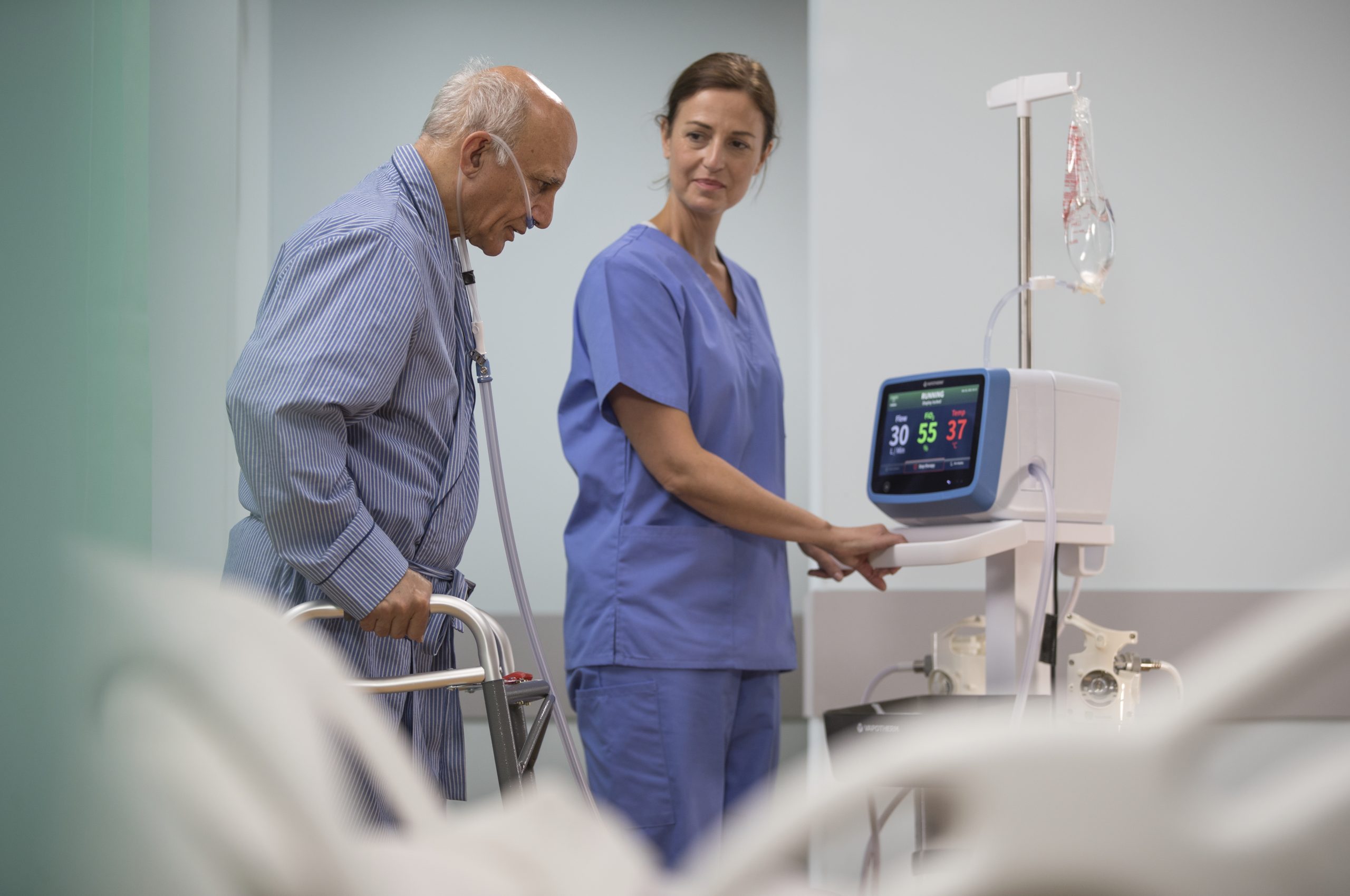
Supporting Ambulation Programs
Logre que sus pacientes se pongan en movimiento más temprano que tarde.
Hay muchos beneficios clínicos y económicos en la deambulación de los pacientes de la UCI, desde la mejora potencial de los resultados del paciente[2]hasta la reducción de la duración de su estadía. [7]
Los impactos perjudiciales del reposo en cama son bien conocidos. [3] [4] [5] [6]
Ayudar a los pacientes a caminar temprano podría ayudar a sus perspectivas de recuperación a largo plazo y también podría ayudar a su hospital a ahorrar dinero.[7] [8]
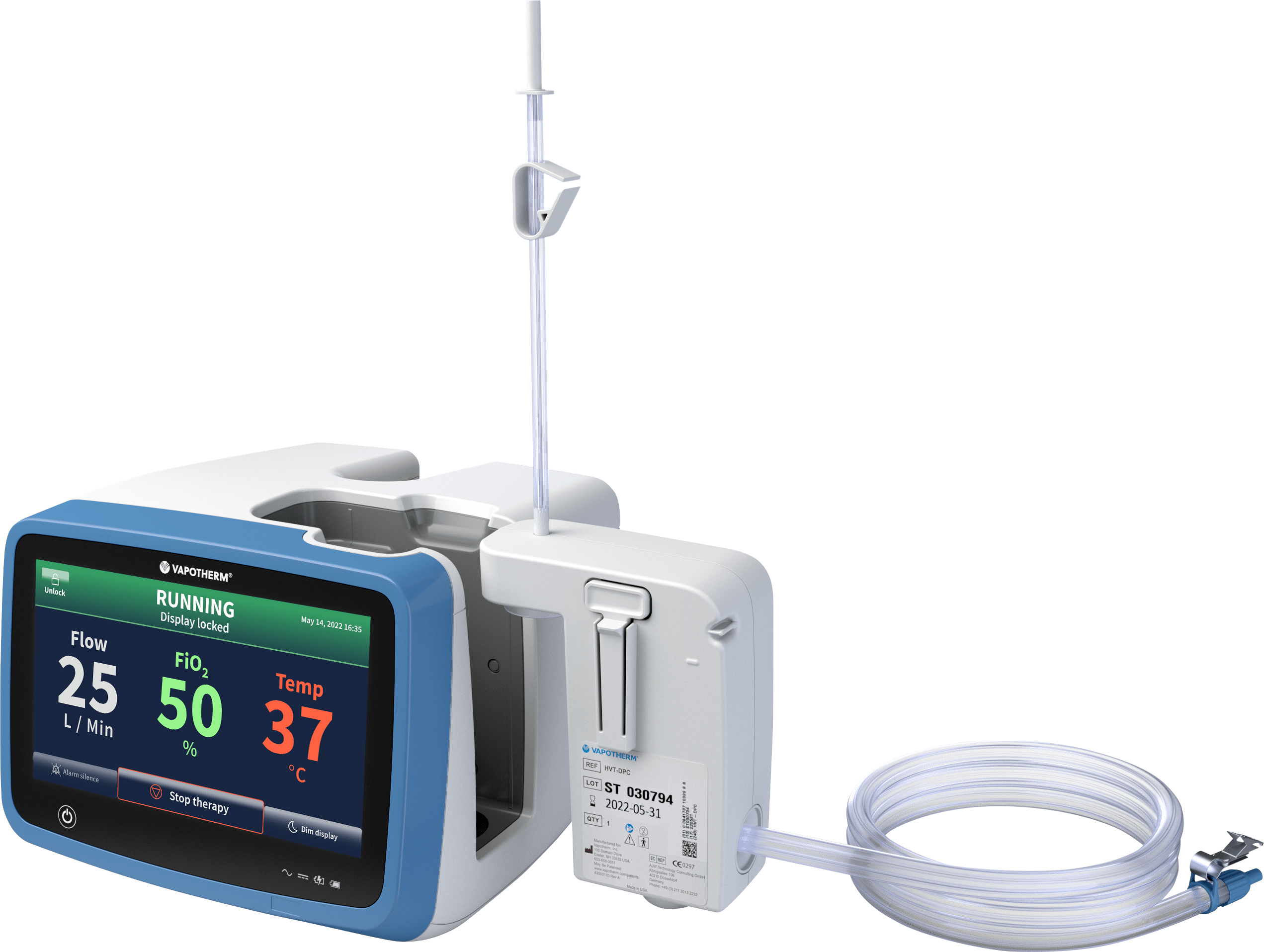
El sistema Precision Flow®, equipado con la Unidad de transferencia Vapotherm, ayuda a brindar apoyo respiratorio a los pacientes en movimiento con tanques de aire y O2 integrados, batería de iones de litio, colector inteligente* y controlador.
Un estudio de viabilidad sugirió que estos pacientes hospitalizados con EPOC caminaron más lejos, por más tiempo y se recuperaron más rápido cuando recibieron la terapia Vapotherm de alta velocidad en comparación con el oxígeno estándar. [9]
Para pacientes
- Cómodo y bien tolerado
- Los pacientes no requieren capacitación para cumplir
- Capacidad para comer, beber, hablar y tomar medicamentos orales o en aerosol
Para proveedores
- Configuración sencilla y rápida
- Fácil instalación de interfaz
- Alarmas integradas de seguridad del paciente
Para instituciones
- Permite opciones para la disposición del paciente
- No aumenta el riesgo de intubación
- Intensidad del cuidador reducida
Solicite una demostración
Nuestro equipo está listo para enseñar, orientar y ayudar a integrar la VNI sin mascarilla en su rutina de cuidados intensivos para adultos.
SOURCES: [1] Doshi P, Whittle JS, Dungan G et al, The ventilatory effect of high velocity nasal insufflation compared to noninvasive positive-pressure ventilation in the treatment of hypercapneic respiratory failure: A subgroup analysis Lung. 2020 Apr 6. https://doi.org/10.1016/j.hrtlng.2020.03.008 [2] Schweickert, W. D., Pohlman, M. C., Pohlman, A. S., Nigos, C., Pawlik, A. J., Esbrook, C. L., … & Schmidt, G. A. (2009). Early physical and occupational therapy in mechanically ventilated, critically ill patients: a randomized controlled trial. Lancet373(9678), 1874-1882. [3] Morris, P. E., Goad, A., Thompson, C., Taylor, K., Harry, B., Passmore, L., & Penley, L. (2008). Early intensive care unit mobility therapy in the treatment of acute respiratory failure. Critical Care Medicine, 36(8), 2238-2243. [4] Van den Berghe, G. (2002). Nueroendocrine pathobiology of chronic critical illness. Critical Care Clinics, 18(3), 509–528. [5] Vanhorebeek, I., & Van den Berghe, G. (2006). The neuroendocrine response to critical illness is a dynamic process. Critical Care Clinics, 22(1), 1–15. [6] Babb, T., Levine, B., & Philley, J. (2012). ICU-acquired weakness: an extension of the effects of bed rest. American Journal of Respiratory and Critical Care Medicine, 185(2), 230-231. [7] Engel HJ, Needham DM, Morris PE, Gropper MA. ICU early mobilization: from recommendation to implementation at three medical centers. Crit Care Med. 2013 Sep;41(9 Suppl 1):S69-80. doi: 10.1097/CCM.0b013e3182a240d5. [8] K Bognar, JW Chou, D McCoy, AL Sexton Ward, J Hester, P Guin, and AB Jena. Financial implications of a hospital early mobility program. Intensive Care Med Exp. 2015 Dec; 3(Suppl 1): A758. Published online 2015 Oct 1. doi: 10.1186/2197-425X-3-S1-A758. [9] Siler, Thomas et al. Assessing the Clinical Effect of High Velocity Nasal Insufflation on Improving Ambulation in Patients with Dyspnea: A Feasibility Study. J Clin Respir Dis Care 2019, 5:2. [10] Black J, Kalowes P. Medical Device-Related Pressure Ulcers. Chronic Wound Care Management and Research Volume 3; 29 August 2016 Volume 2016:3 Pages 91—99. [11] Imbulana DI, Manley BJ, Dawson JA, Davis PG, Owen LS. Nasal injury in preterm infants receiving non-invasive respiratory support: a systematic review. Arch Dis Child Fetal Neonatal Ed. 2018 Jan;103(1):F29-F35. doi: 10.1136/archdischild-2017-313418. Epub 2017 Sep 28. [*] Vapotherm Transfer Unit ‘smart manifold’ not available in all countries where Vapotherm Transfer Unit is available.