High-Velocity-Therapie in der Intensivpflege
Eine komfortablere Möglichkeit der Rehabilitation.
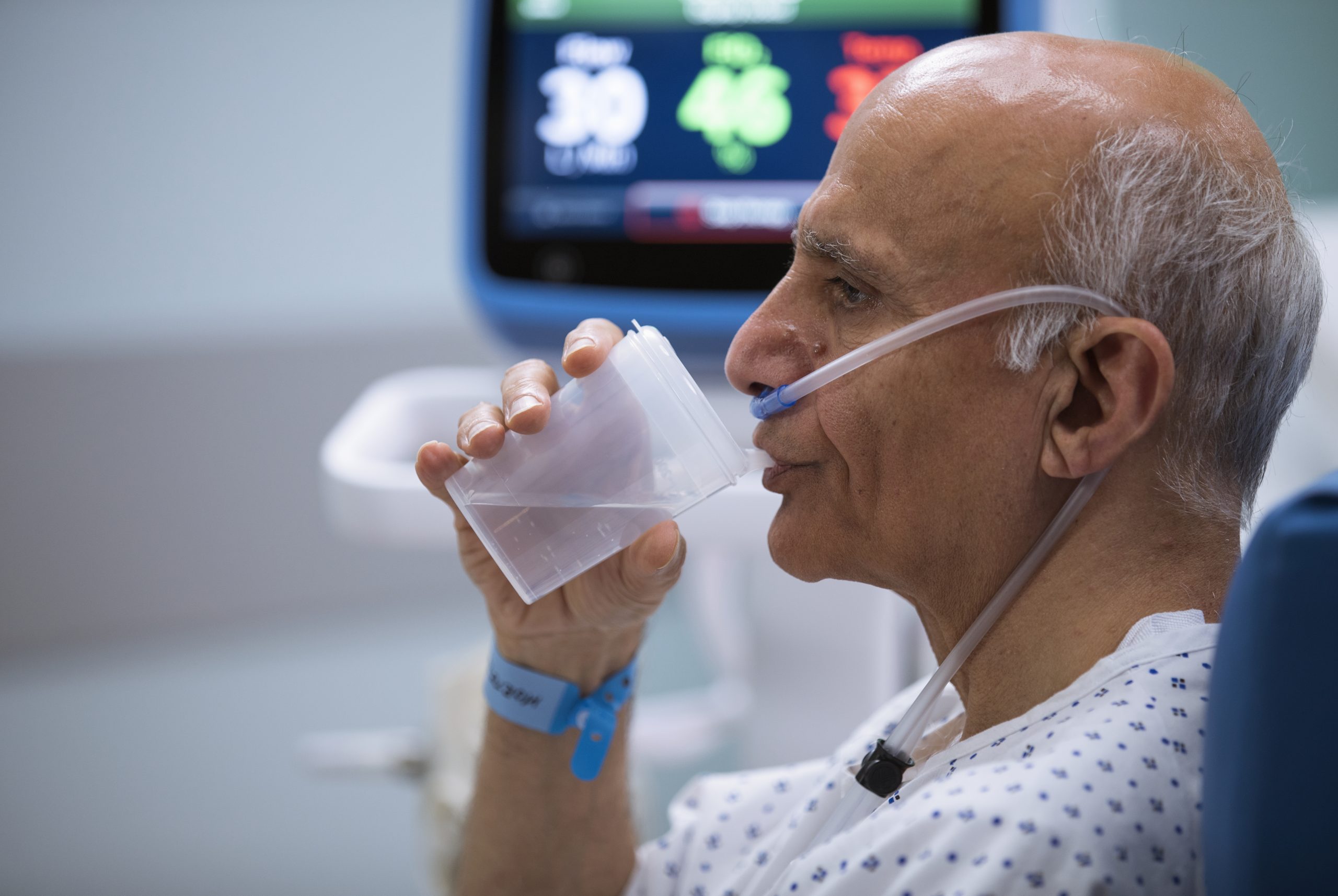
Gehen Sie auf der Suche nach Effizienz niemals Kompromisse in puncto Komfort ein
Mit Mask-Free NIV® können Sie Patienten mit respiratorischer Insuffizienz eine attraktive Alternative zur NiPPV bieten.
Die High-Velocity-Therapie von Vapotherm bietet die Ventilations- und Oxygenierungsunterstützung, die Patienten mit Atemnot benötigen, mit dem Komfort und der Einfachheit unserer weichen ProSoft™– Nasenkanüle.
Die Patienten können ohne Unterbrechung der Therapie essen, trinken und sprechen sowie orale oder inhalative Medikamente einnehmen.
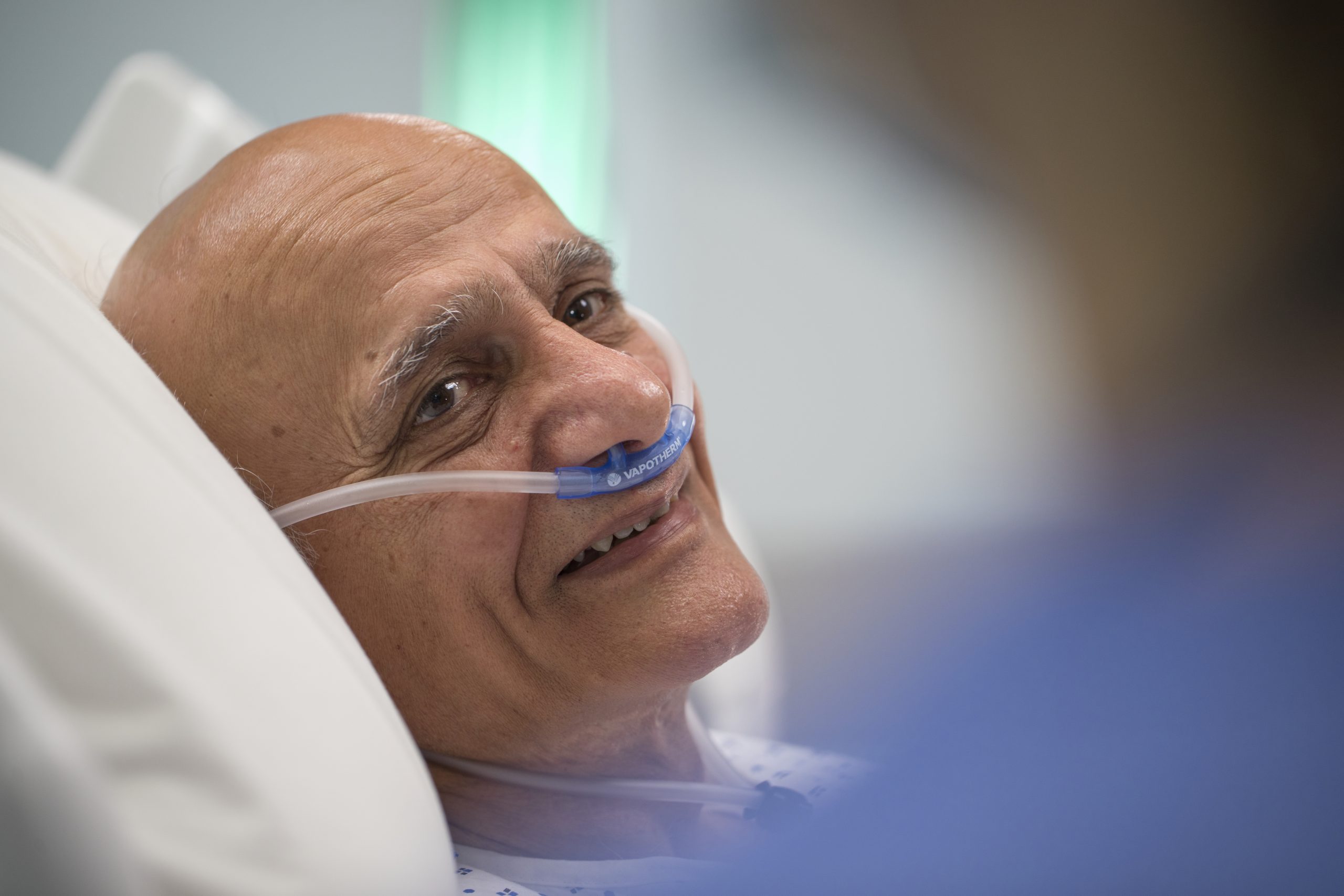
Aufenthaltsdauer auf der Intensivstation
Die High-Velocity-Therapie von Vapotherm kann Ihnen Behandlungsoptionen bieten, dank der Sie Betten auf der Intensivstation für die Patienten freihalten können, die sie wirklich benötigen.
In einer Subgruppenanalyse verbrachten COPD-Patienten unter einer High-Velocity-Therapie von Vapotherm im Vergleich zu COPD-Patienten unter NiPPV weniger Zeit auf der Intensivstation. [1]
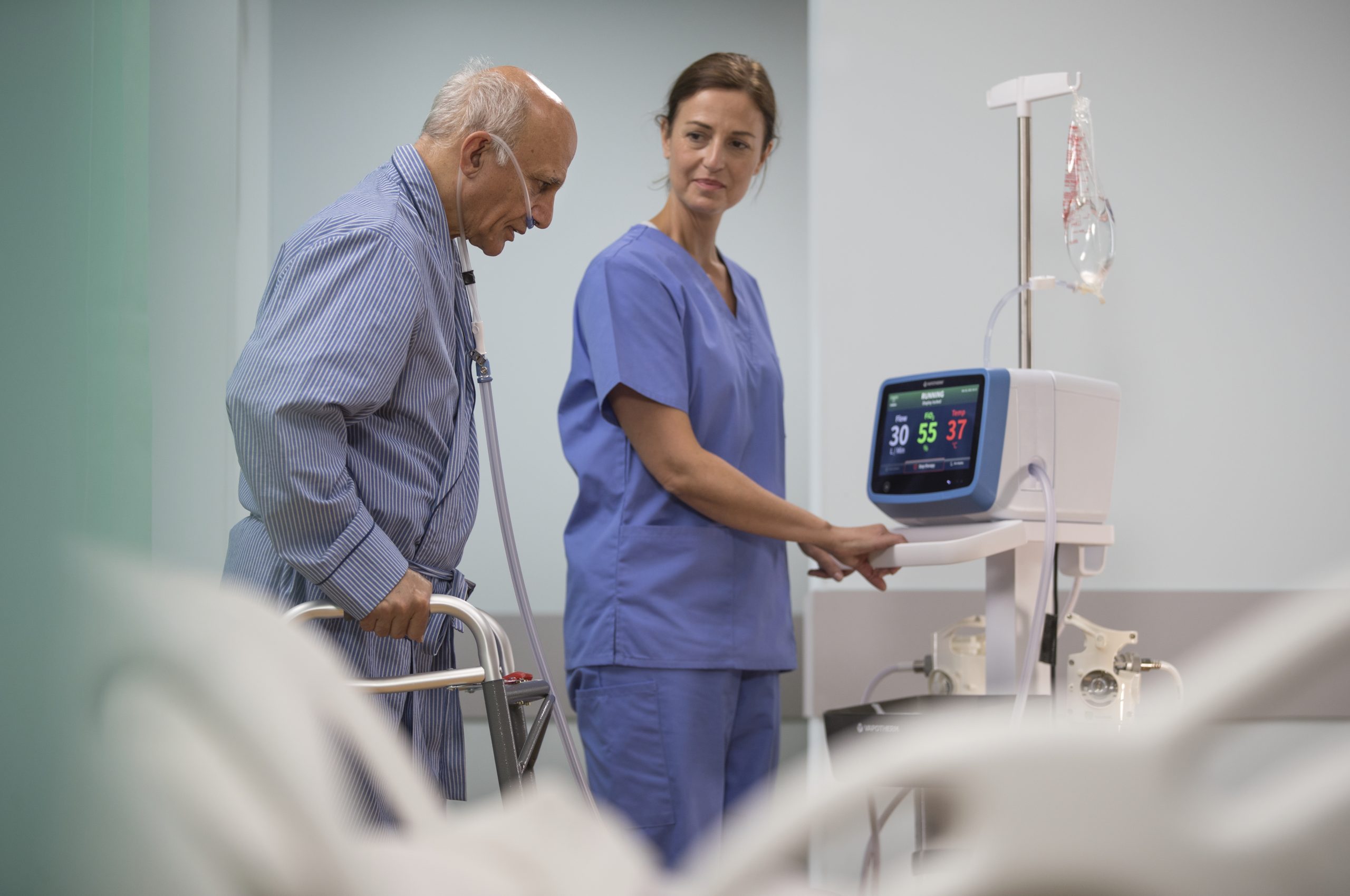
Unterstützung von Mobilisierungsprogrammen
Bringen Sie Ihre Patienten lieber früher als später auf die Beine.
Es gibt viele klinische und wirtschaftliche Vorteile, die Mobilisation von Patienten auf der Intensivstation zu fördern – von der potenziellen Verbesserung des Outcomes [2] der Patienten bis hin zur Verkürzung der Aufenthaltsdauer. [7]
Die nachteiligen Auswirkungen der Bettruhe sind bekannt. [3] [4] [5] [6]
Die frühzeitige Mobilisation der Patienten kann deren langfristigen Genesungsaussichten verbessern und auch Ihrem Krankenhaus helfen, Geld zu sparen. [7] [8]
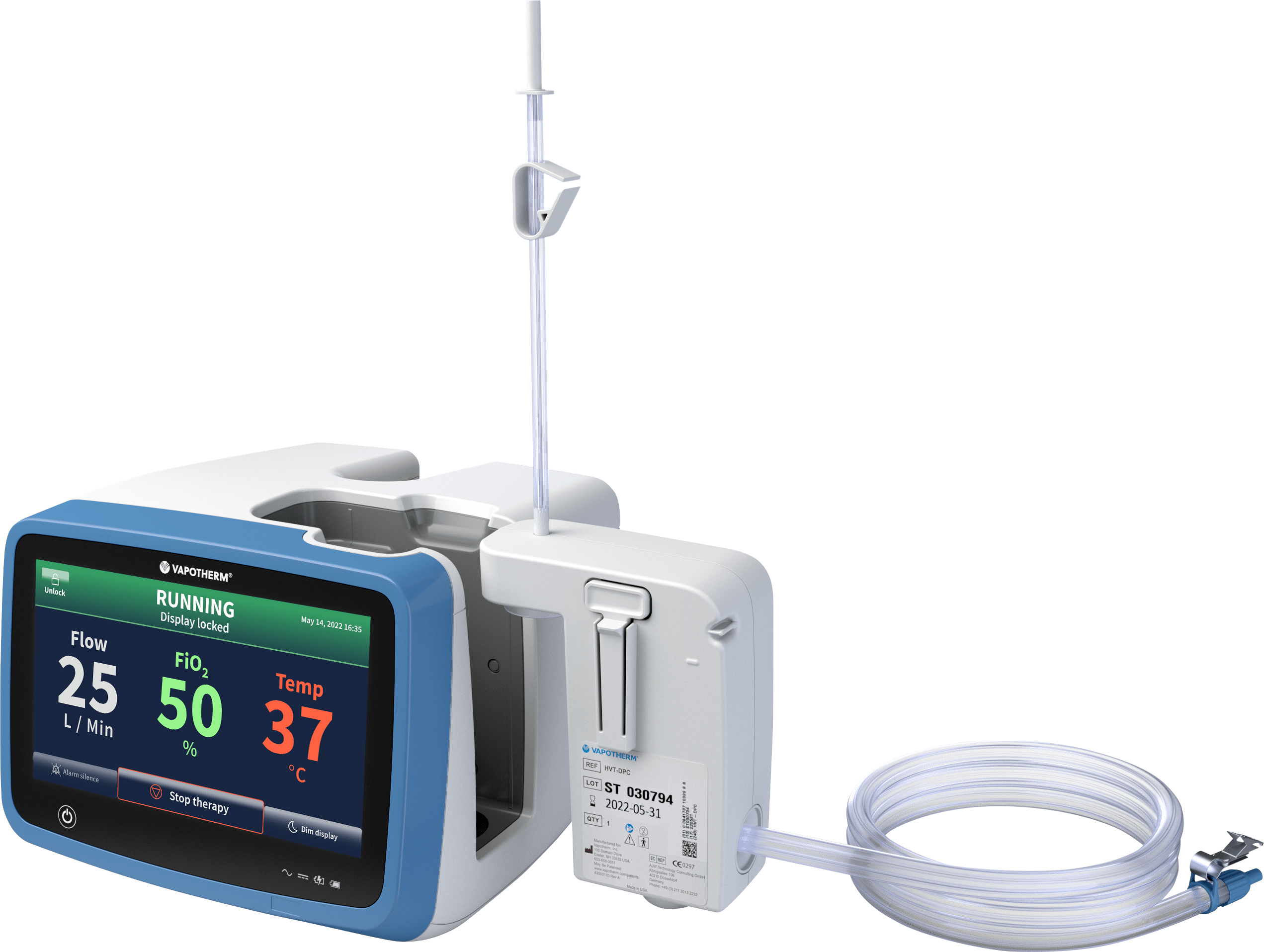
Das Precision-Flow®-System, das mit der Vapotherm Transfer Unit ausgestattet ist, erleichtert dank integrierten Druckluftuft- und O2-Flaschen, Lithium-Ionen-Akku, intelligentem Manifold* und Controller die Ventilationsunterstützung mobiler Patienten.
Laut einer Machbarkeitsstudie gingen COPD-Patienten, die mit der High-Velocity-Therapie von Vapotherm behandelt wurden, im Vergleich zu einer Standard-Sauerstofftherapie weiter und länger und erholten sich schneller. [9]
Für Patienten
- Angenehm und gut verträglich
- Erfordert kein Training für die Compliance der Patienten
- Möglichkeit, zu essen, zu trinken und orale oder vernebelte Medikamente einzunehmen
Für Versorger
- Einfache und schnelle Einrichtung
- Einfache Anpassung des Interfaces
- Integrierte Alarme zur Patientensicherheit
Für Institutionen
- Ermöglicht Optionen für verschiedene Patentendispositionen
- Erhöht nicht das Intubationsrisiko
- Geringere Pflegeintensität
Produkt-Demo anfordern
Unser Team steht bereit, um Sie zu informieren, anzuleiten und Ihnen bei der Integration von Mask-Free NIV in Ihren Arbeitsalltag der Intensivpflege für Erwachsene zu unterstützen.
VERWEISE: [1] Doshi P, Whittle JS, Dungan G et al, The ventilatory effect of high velocity nasal insufflation compared to noninvasive positive-pressure ventilation in the treatment of hypercapneic respiratory failure: A subgroup analysis Lung. 2020 Apr 6. https://doi.org/10.1016/j.hrtlng.2020.03.008 [2] Schweickert, W. D., Pohlman, M. C., Pohlman, A. S., Nigos, C., Pawlik, A. J., Esbrook, C. L., … & Schmidt, G. A. (2009). Early physical and occupational therapy in mechanically ventilated, critically ill patients: a randomized controlled trial. Lancet373(9678), 1874-1882. [3] Morris, P. E., Goad, A., Thompson, C., Taylor, K., Harry, B., Passmore, L., & Penley, L. (2008). Early intensive care unit mobility therapy in the treatment of acute respiratory failure. Critical Care Medicine, 36(8), 2238-2243. [4] Van den Berghe, G. (2002). Nueroendocrine pathobiology of chronic critical illness. Critical Care Clinics, 18(3), 509–528. [5] Vanhorebeek, I., & Van den Berghe, G. (2006). The neuroendocrine response to critical illness is a dynamic process. Critical Care Clinics, 22(1), 1–15. [6] Babb, T., Levine, B., & Philley, J. (2012). ICU-acquired weakness: an extension of the effects of bed rest. American Journal of Respiratory and Critical Care Medicine, 185(2), 230-231. [7] Engel HJ, Needham DM, Morris PE, Gropper MA. ICU early mobilization: from recommendation to implementation at three medical centers. Crit Care Med. 2013 Sep;41(9 Suppl 1):S69-80. doi: 10.1097/CCM.0b013e3182a240d5. [8] K Bognar, JW Chou, D McCoy, AL Sexton Ward, J Hester, P Guin, and AB Jena. Financial implications of a hospital early mobility program. Intensive Care Med Exp. 2015 Dec; 3(Suppl 1): A758. Published online 2015 Oct 1. doi: 10.1186/2197-425X-3-S1-A758. [9] Siler, Thomas et al. Assessing the Clinical Effect of High Velocity Nasal Insufflation on Improving Ambulation in Patients with Dyspnea: A Feasibility Study. J Clin Respir Dis Care 2019, 5:2. [10] Black J, Kalowes P. Medical Device-Related Pressure Ulcers. Chronic Wound Care Management and Research Volume 3; 29 August 2016 Volume 2016:3 Pages 91—99. [11] Imbulana DI, Manley BJ, Dawson JA, Davis PG, Owen LS. Nasal injury in preterm infants receiving non-invasive respiratory support: a systematic review. Arch Dis Child Fetal Neonatal Ed. 2018 Jan;103(1):F29-F35. doi: 10.1136/archdischild-2017-313418. Epub 2017 Sep 28. [*] Vapotherm Transfer Unit ‘smart manifold’ not available in all countries where Vapotherm Transfer Unit is available.