El uso de Insuflación nasal de alta velocidad en combinación con la administración de FiO2 servocontrolada para la deambulación de un paciente con enfermedad pulmonar intersticial (EPI) grave
Thomas Hillmann, Fisioterapeuta respiratorio
Universidad de Essen, Ruhrlandklinik
La terapia de alta velocidad de Vapotherm es una herramienta para tratar la dificultad respiratoria. Aunque los resultados individuales pueden variar, Vapotherm cree que este estudio de caso es un ejemplo del beneficio clínico que la terapia de alta velocidad de Vapotherm puede tener en la deambulación del paciente. Los médicos deben consultar las indicaciones completas de uso y las instrucciones de funcionamiento de cualquier producto mencionado en este documento antes de recetarlo.
Introducción
La deambulación, movilización y entrenamiento son una parte fundamental en el tratamiento de pacientes con disnea grave que esperan un trasplante de pulmón.
Un buen estado físico aumenta la probabilidad de un resultado positivo después de la cirugía de trasplante.[1] La actividad física reduce la incidencia de infecciones mientras está en la lista de espera y también tiene efectos positivos de gran impacto sobre la salud mental y la calidad de vida.[2]
Nuestros principales pilares terapéuticos para los pacientes en espera de trasplante son el control de los síntomas (la disnea como síntoma principal), evitar infecciones y complicaciones, y el entrenamiento físico, para los cuales la descarga del trabajo respiratorio es fundamental.
Historia y presentación del paciente
Estamos informando sobre una paciente mujer de 36 años de edad hospitalizada en nuestra Unidad de Trasplantes especializada en la Universidad de Essen, Alemania. La paciente ingresó desde un hospital secundario debido a un deterioro de su Fibrosis Pulmonar Idiopática (FPI) subyacente. Ha estado en la lista de trasplantes en EuroTransplant desde marzo de 2020. Sus síntomas incluían aumento de la disnea en reposo e incapacidad para caminar o hacer ejercicio. Con un suministro de O2 de 8 L/min, sufría de disnea relacionada con el habla y estaba gravemente comprometida en sus actividades de la vida diaria.
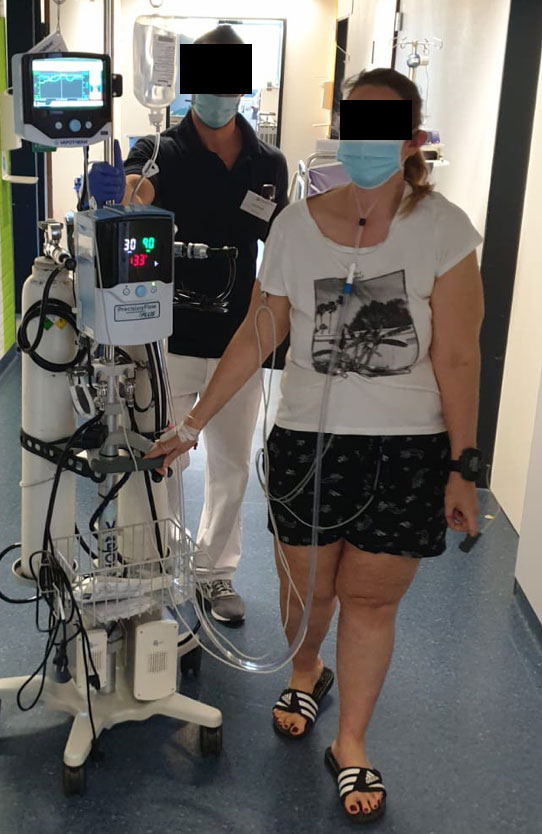
Tratamiento y respuesta
Inicialmente, la paciente recibió un bolo de esteroides que pareció ser beneficioso al menos según su percepción.
En términos de soporte respiratorio, decidimos cambiar a la paciente con disnea severa de oxígeno de bajo flujo de 8-12 L/min (LFO2) a la terapia de alta velocidad de Vapotherm con un flujo de 20 L/min. El módulo de asistencia de oxígeno Vapotherm* ajustó la FiO2 automáticamente y varió en reposo entre el 50 y el 90 % de FiO2 en función de un objetivo de SpO2 del 93% en reposo. Aunque a la paciente no le gustó el sonido de este dispositivo de alta velocidad, finalmente adoptó la terapia ya que inmediatamente sintió alivio de la disnea relacionada con el habla.
Decidimos iniciarla en un programa de deambulación individualizado que empezamos con una caminata de prueba de 6 minutos (6-MWT) para comparar la distancia y la puntuación de la disnea con un 6-MWT que había realizado 48 horas antes.
Su distancia de caminata con 10 l/min de oxígeno de bajo flujo fue de 90 metros con un ritmo medio de 0,25 m/seg. En la escala de disnea BORG, la paciente declaró un nivel de 3/10 al inicio de la prueba y un nivel de 8/10 un minuto después de concluir el 6-MWT.
| Oxígeno de bajo flujo | HVNI y OAM | |
|---|---|---|
| Soporte | cánula nasal 10 litros por minuto | HVNI 30 LPM FiO2 60-100% |
| BORG después de 6-MWT (BORG antes de 6-MWT) | 8/10 (3/10) | 3/10 (2/10) |
| Distancia a pie | 90m | 195m |
| Ritmo promedio | 0,25 m/seg | 0,54m/seg |
Con 30 l/min de insuflación nasal de alta velocidad (HVNI) administrada a través de la unidad de transferencia de Vapotherm (VTU) en combinación con OAM, su distancia de caminata fue de 195 metros con un ritmo medio de 0,54 m/seg (consulte la Tabla 1). Su FiO2 varió entre el 60 y el 100 %, lo que resultó en una SpO2 media del 94 % que osciló entre el 91 y el 100% (consulte la Figura 2). Además, su puntuación de disnea al final del ejercicio se redujo drásticamente. Antes de empezar, la paciente declaró un nivel de 2/10 y después de completar la distancia, subió a solo 3/10 (consulte la Tabla 1). Todos los tratamientos clínicos y las condiciones más allá de la tecnología para la administración de oxígeno y la titulación fueron comparables. El mismo Personal ayudó a la misma hora del día con una Puntuación de disnea de BORG comparable al comienzo del ejercicio.

Discusión
La insuflación nasal de alta velocidad parece haber apoyado eficazmente el trabajo respiratorio de esta paciente tanto en reposo como durante el ejercicio. El Módulo de asistencia de oxígeno junto con la VTU permitió a la paciente concentrarse en la deambulación en lugar de en los problemas respiratorios. Esto tuvo un impacto tanto en la paciente como en el fisioterapeuta, quien pudo concentrarse en la deambulación y no tuvo que ajustar el suministro de oxígeno según la SpO2, ya que el OAM facilitó esta tarea de manera rápida y eficaz.
Con frecuencia vemos pacientes que experimentan un aumento de la disnea y desaturación severa después de completar un ejercicio. Esto está impresionantemente documentado por el gráfico OAM en la Figura 2. Primero la paciente se calmó después de haber terminado el ejercicio a las 10:42, pero luego la demanda de O2 aumentó nuevamente (línea verde). El OAM pudo evitar eficazmente que esto se convirtiera en hipoxia y disnea (línea azul).

Conclusión
El uso de HVNI junto con el servocontrol de OAM dio como resultado una gran mejora en la disnea de la paciente durante el curso de la deambulación. Se cree que este curso de tratamiento es un beneficio significativo en el cuidado de esta paciente mientras espera un trasplante de pulmón.
* El Módulo de asistencia de oxígeno (OAM) aún no está disponible en todas las regiones.
FUENTES
[1] Melinda LI: Pulmonary rehabilitation in lung transplant candidates; Journal for Heart and Lung Transplant 2013; http://dx.doi.org/10.1016/j.healun.2013.04.002
[2] Carolyn L. Rochester: Pulmonary Rehabilitation[Text Wrapping Break]for Respiratory Disorders Other than Chronic Obstructive Pulmonary Disease; Clin Chest Med 35 (2014) 369–389; http://dx.doi.org/10.1016/j.ccm.2014.02.016
BIBLIOGRAFÍA ADICIONAL
Daniel Langer : Rehabilitation in Patients before and after Lung Transplantation; Respiration 2015; DOI: 10.1159/000430451
Carolyn L. Rochester: Pulmonary Rehabilitation for Patients Who Undergo Lung-Volume-Reduction: Respiratory Care 2008; Vol 53 No 9
Mariana Hoffmann: Effects of pulmonary rehabilitation in lung transplant candidates:[Text Wrapping Break]a systematic review; BMJ Open 2017;7:e013445. doi:10.1136/bmjopen-2016- 013445
American Thoracic Society: https://www.thoracic.org/patients/patient-resources/resources/pulmonary-exercise-training-transplantation.pdf